E’ importante ricordare che al momento attuale non si conoscono né la causa né la cura per guarire la Malattia di Parkinson. E’ possibile però curare la maggior parte dei sintomi con un netto miglioramento della disabilità funzionale.
All’inizio.
La storia della terapia farmacologica della Malattia di Parkinson risale a Charcot, che attorno al 1870, scoprì per caso l’utilità della atropina, una sostanza contenuta nella Belladonna (Figura 4).
A quei tempi, le donne che utilizzavano a fini estetici la Belladonna per ottenere la dilatazione delle pupille, lamentavano di avere la bocca secca. Charcot utilizzò allora la sostanza per ridurre l’ipersalivazione dei pazienti parkinsoniani e, inaspettatamente, oltre al miglioramento di questo disturbo, osservò anche la riduzione del tremore.
Lui non sapeva, però, che la Belladonna contiene Atropina e che questa sostanza è in grado di ridurre l’eccesso di acetilcolina che si presenta a livello centrale in presenza di un deficit di dopamina.

Figura 4: Atropa Belladonna.
La Belladonna non era comunque in grado di migliorare gli altri sintomi della Malattia di Parkinson e poteva dare effetti collaterali importanti, quindi per circa 1 secolo non è stato possibile curare adeguatamente i pazienti parkinsoniani.
La levodopa.
Nel 1969, un neurologo americano, il dottor Oliver Sacks ha utilizzato la levodopa in alcuni pazienti con l’encefalite letargica e parkinsonismo, descrivendone poi il miglioramento nel suo famoso libro “Risvegli”.
Da allora la levodopa ha cambiato la prognosi della malattia e la qualità di vita dei pazienti parkinsoniani.
La levodopa viene assunta per via orale e, una volta assorbita dall’intestino, passa nella circolazione sanguigna. Dopo aver oltrepassato la barriera emato-encefalica, viene trasformata in dopamina e supplisce al deficit di produzione del neurotrasmettitore da parte della Substantia Nigra (Figura 5).
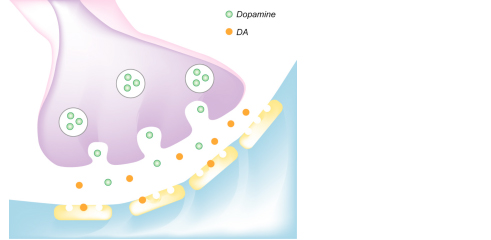
Figura 5: azione dei farmaci dopaminergici.
Dopo 35 anni di utilizzo, la levodopa rimane il farmaco più efficace nel controllare i sintomi della Malattia di Parkinson, ma in questi anni sono emersi anche gli effetti collaterali che la sua somministrazione a lungo termine può provocare.
Inizialmente, infatti, la levodopa viene assunta 3 volte al giorno e consente di controllare i sintomi della malattia senza intervalli liberi tra le somministrazioni. Con il tempo, la durata dell’effetto della singola dose si accorcia e compaiono le fluttuazioni motorie, cioè dei momenti della giornata durante i quali il farmaco non funziona e ricompaiono i sintomi. Questi momenti vengono definiti fasi OFF, mentre i periodi di benessere vengono detti fasi ON. Una strategia utile in questi casi è quella di aumentare il numero di somministrazioni nella giornata, di utilizzare le formulazione di levodopa a rilascio prolungato o di aumentare il dosaggio della levodopa per ogni somministrazione. Questo sistema, però, può portare ad un eccesso di attività della levodopa, con la comparsa di movimenti involontari agli arti o al capo, che possono essere disabilitanti quanto le fasi di OFF.
La comparsa di questo quadro clinico viene definito fase di complicata della malattia, e rappresenta attualmente la sfida terapeutica principale che devono affrontare sia il medico che il paziente.
Gli altri farmaci.
Per questo motivo, da diversi anni vengono sviluppati altri farmaci che presentino un meccanismo d’azione diverso dalla levodopa e che, soli o in associazione, possano prevenire o ridurre gli effetti collaterali descritti.
Il tolcapone (attualmente non in commercio in Italia) e l’entacapone, assunti in associazione alla levodopa, consentono di prolungarne la durata dell’effetto. Il loro meccanismo d’azione consiste nell’inibire gli enzimi che catabolizzano la dopamina, permettendo una sua prolungata presenza a livello della sinapsi.
Ma la categoria principale di farmaci da utilizzare per prevenire o correggere le complicanze da levodopa è quella dei dopamino-agonisti: bromocriptina, pergolide, pramipexolo, ropinerolo, cabegolina, apomorfina.
Questi farmaci presentano una struttura molecolare differente rispetto alla levodopa ma ne mimano l’effetto a livello del recettore post-sinptico (Figura 5).
Questi farmaci vengono somministrati in monoterapia nelle fasi iniziali e in associazione alla levodopa nelle fasi più avanzate della malattia, permettendo di ridurre il dosaggio della levodopa e di controllare le fluttuazioni motorie che caratterizzano la fase complicata. Sono farmaci efficaci nel controllo dei sintomi parkinsoniani, sebbene non sempre come la levodopa, ma presentano anch’essi effetti collaterali di cui bisogno tenere conto nella scelta dello schema terapeutico adeguato
Quale terapia per quale paziente ?
Se un tempo il problema principale nella terapia della Malattia di Parkinson era la scarsità di farmaci a disposizione, oggi è invece la scelta della strategia terapeutica più adeguata.
Il vantaggio di avere un ricco bagaglio di farmaci è la possibilità di personalizzare lo schema terapeutico.
Anche per questo motivo è importante rivolgersi ad uno specialista che conosca in modo approfondito i farmaci a disposizione e i loro effetti, sia benefici che collaterali.
Quando l’esordio della malattia si presenta prima dei 65 anni è consigliabile iniziare il trattamento con un farmaco dopamino-agonista, valutandone bene l’efficacia non solo sui sintomi motori ma anche sulla qualità di vita e sulle abilità funzionali della persona, che spesso ha delle esigenze lavorative e sociali a cui far fronte. In questo modo è possibile rimandare l’assunzione della levodopa e mantenerla ad un dosaggio moderato, così da prevenire o ritardare l’esordio della fase complicata di malattia.
Per i pazienti con un esordio più avanzato, invece, è indicato iniziare la terapia con la levodopa e associare il dopamino-agonista in casi selezionati, se necessario.
